Trypanosomerne og tsetsefluen, som er parasitternes vektor, blev beskrevet i 1894 af de engelske mikrobiologer, generalmajor Sir David Bruce (1855-1931) og hans kone Mary Elisabeth Bruce. Opdagelsen foregik i den nordøstlige del af KwaZulu-Natal-provinsen og i Uganda, som på daværende tidspunkt var engelske kolonier. Her blev trypanosomerne fundet hos dyr og mennesker.
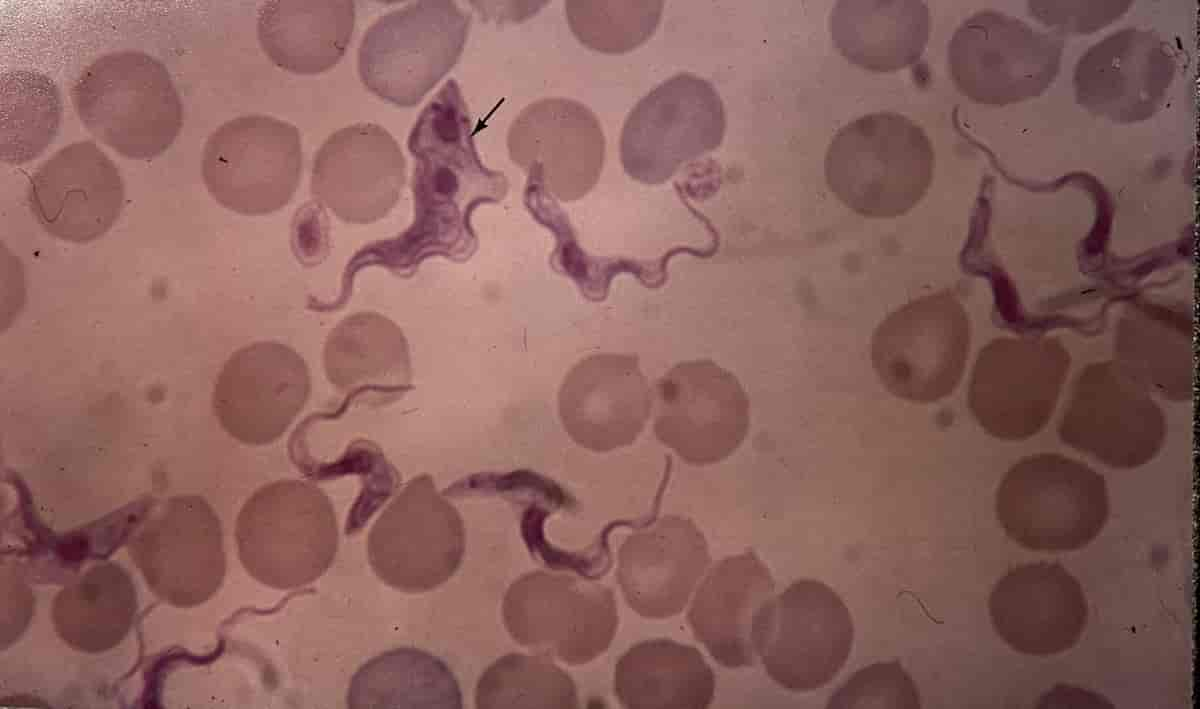
Trypanosoma brucei gambiense og Trypanosoma brucei rhodesiense ser ens ud, og begge overføres via stik af tsetsefluer af slægten Glossina, som findes i ca. 300 begrænsede områder i Afrika mellem Sahara- og Kalahariørkenen. Tsetsefluestik er smertefulde, så patienterne ved ofte, hvis de er blevet stukket. I risikoområder regner man med, at 1 ud af 600 tsetsefluer er inficerede med en af parasitterne. I 2018 blev der rapporteret ca. 1000 tilfælde af afrikansk sovesyge.
T. b rhodesiense findes hovedsageligt i det sydøstlige Afrika. Pattedyr på savannen er det primære reservoir. T. b. gambisiense forekommer i store dele af Afrika, og det primære reservoir er inficerede mennesker. Sovesygesygdommen inddeles i tre faser karakteriseret ved hudsymptomer, derefter feber og til sidst involvering af centralnervesystemet, der forårsages af parasitternes deling i hud, blod, lymfekar og centralnervesystemet, hvor der kommer kraftige betændelsesreaktioner. T.b. rhodesiense formerer sig hurtigst, og sygdomsforløbet er derfor markant hurtigere ved denne infektion. Parasitterne er ekstracellulære i hele forløbet og derfor fuldt eksponerede for patientens immunreaktion med dannelse af antistoffer.
Trypanosomerne beskytter sig ved at omgive sig med et lag af varierende glykoproteiner, som kodes af ca. 1000 gener i hver parasit. Under sygdomsforløbet skifter parasitten løbende overfladeantigener, så antistofferne i den inficerede person ikke virker og derfor fortsætter infektionen. Hos 50 % af T.b. rhodesiense-inficerede patienter udvikles der i løbet af 5-15 dage efter tsetsefluestikket et knudeformet sår (chanker) på stikstedet, mens dette ses sjældent hos T.b. gambisiense-inficerede patienter. 1-3 uger efter smitten, men sommetider betydeligt senere, udvikler patienten høj, svingende feber ledsaget af hovedpine, lymfeknudesvulst og sommetider udslæt, hudkløe og væskeansamlinger (ødemer). Symptomerne fra centralnervesystemet kommer snigende med hovedpine, søvnforstyrrelser, personlighedsændringer, træthed og til sidst bevidstløshed, hvorfor sygdommen kaldes sovesyge. Ubehandlet dør næsten 100 %.




Kommentarer
Kommentarer til artiklen bliver synlige for alle. Undlad at skrive følsomme oplysninger, for eksempel sundhedsoplysninger. Fagansvarlig eller redaktør svarer, når de kan.
Du skal være logget ind for at kommentere.